Por Ricardo C V do Rosário
Médico • Especialista em Carreira de IA aplicada à Saúde / Alura - SP
Belo Horizonte • 2026
Sumário
Cloud Security não é um tema de TI. É um tema de assistência.
Quando a nuvem falha na saúde, não cai apenas um sistema.
• Caem prontuários.
• Atrasam laudos.
• Decisões clínicas passam a ser tomadas com menos informação — e mais risco.
• Instituições perdem custos, além de credibilidade.
Neste artigo, mostro por que a cibersegurança em nuvem precisa ser entendida como fundamento
da Medicina Digital, explorando responsabilidade compartilhada, defesa em camadas, governança de
dados e o impacto real dessas falhas no cuidado ao paciente. Desse modo, a atuação do profissional
da saúde — com ênfase no médico — extrapola a assistência e passa a integrar, de forma direta, a
governança do risco digital.
Contextualização
A computação em nuvem deixou de ser apenas uma alternativa tecnológica para se tornar parte da
infraestrutura crítica de serviços assistenciais, administrativos e analíticos em saúde. Hospitais,
clínicas, laboratórios, centrais de imagem, plataformas de telemedicina e sistemas orientados por
IA passaram a depender de ambientes cloud para armazenar dados, integrar aplicações, ganhar
elasticidade operacional e sustentar decisões em tempo real.
Assim, a cibersegurança não pode ser vista como camada acessória, mas entendida como fundamento
arquitetural, requisito de continuidade assistencial e condição de confiança clínica.
Uma falha em nuvem não atinge apenas disponibilidade técnica, pode:
1. comprometer prontuários,
2. atrasar fluxos cirúrgicos,
3. interromper laudos,
4. expor dados sensíveis
5. abalar a governança institucional,
6. causar perdas financeiras,
7. prejudicar a credibilidade institucional.
- O documento reorganiza os principais eixos em uma narrativa única nesta ordem:
1. fundamentos de cibersegurança,
2. navegação em nuvem,
3. modelos de serviço,
4. defesa em camadas,
5. responsabilidade compartilhada,
6. governança,
7. conformidade
8. aplicação direta desses conceitos ao ecossistema médico-hospitalar.
Objetivo central:
Demonstrar que a segurança em nuvem inserida na Assistência à Saúde com IA,
quando compreendida de modo sistêmico:
1. fortalece a prática médica moderna,
2. protege o ciclo de vida do dado clínico.
3. amplia a maturidade institucional para IA, teleassistência e dispositivos médicos conectados,
.
1. Cibersegurança como fundamento da saúde digital
A cibersegurança envolve:
1. proteger ativos digitais,
2. reduzir vulnerabilidades,
3. aplicar controles para prevenir, detectar, responder e recuperar incidentes.
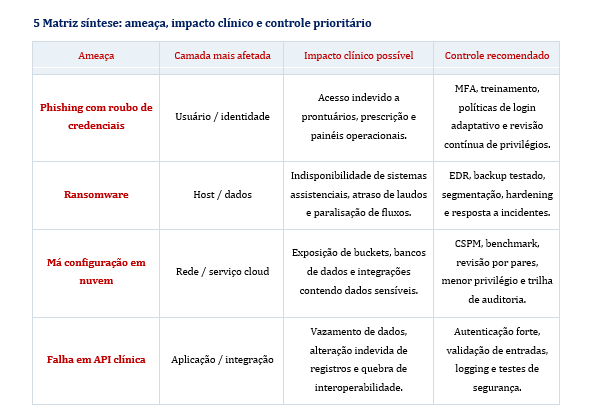
Falhas críticas podem vir de vários fatores explorados por agentes mal-intencionados.
Apesar destes poderem entrar em sistemas, processos ou pessoas, o fator humano
continua a ser o elo mais fraco da superfície de ataque. Entre os vetores mais comuns
em ambientes conectados, destacam-se:
1. Senhas fracas,
2. Ausência de autenticação multifator,
3. Bibliotecas desatualizadas,
4. Engenharia social,
5. Malware,
6. Phishing,
7. DDoS.
Na Assitência à saúde, esses riscos ganham densidade própria. Perante um ataque em um
hospital, a
1. indisponibilidade pode:
2. atrasar medicação,
3. bloquear acesso a exames,
4. comprometer fluxos de emergência
5. impor decisões assistenciais sob menor visibilidade informacional.
6. diversas outras situações de natureza extremamente grave.
Por essa razão, a cibersegurança em saúde deve ser pensada como disciplina transversal:
1. envolve identidade,
2. rede,
3. sistemas,
4. aplicações,
5. bancos de dados,
6. pessoas,
7. contratos,
8. auditoria
9. resposta a incidentes.
O profissional que atua nessa interface precisa compreender não apenas o evento técnico,
mas também sua tradução em:
1. risco clínico,
2. risco legal,
3. risco operacional
4. risco reputacional
Camadas de Controle
1. Controles dissuasivos:
desestimulam tentativas de abuso por meio de avisos legais, visibilidade de monitoramento
e governança explícita.
2. Controles detectivos:
identificam comportamento anômalo com logs, SIEM, alertas, auditoria e análise de eventos.
3. Controles preventivos:
bloqueiam a materialização da ameaça com MFA, firewalls, criptografia, hardening e segmentação.
4. Controles corretivos:
restabelecem a continuidade com backup, disaster recovery, playbooks e revisão pós-incidente.